Артериовенозные мальформации головного мозга
Артериовенозная мальформация (АВМ) – врожденная сосудистая патология. Представляет из себя клубок беспорядочным образом переплетенных сосудов, расположенных в головном мозге. Эти сосуды имеют более тонкую стенку, чем в норме, поэтому могут разорваться.
Клинические проявления АВМ.
Наиболее частые клинические проявления АВМ:
- Разрыв мальформации с формированием внутричерепного кровоизлияния
- Судорожные припадки
- Головная боль.
Клинически кровоизлияние проявляется внезапно развившейся очень интенсивной головной болью, нарушением сознания, слабостью и потерей чувствительности в руках и ногах.
Судороги возникают у 17-40% больных с АВМ. Чаще это непроизвольные мышечные сокращения в руках и ногах. Но эпилептический припадки могут проявлять себя также нарушениями чувствительности, сердцебиением, приливами к лицу. Судороги более характерны для больших, поверхностно расположенных мальформаций.
Головная боль (без кровоизлияния) возникает у 5-25% пациентов. Ее характеризует четкая локализация, малая интенсивность, продолжительность обычно менее 3 часов. Боль может иметь пульсирующий характер. Головной болью чаще страдают лица с большими поверхностно расположенными АВМ.
Вероятность кровоизлияния из АВМ.
В среднем, вероятность кровоизлияния из АВМ составляет 2-4% в год. Вероятность разрыва АВМ в течение 25 лет достигает 50%. Кровотечение из АВМ чаще происходит у лиц молодого возраста 20-40 лет, не страдающих артериальной гипертонией.
Что необходимо делать при симптомах внутричерепного кровоизлияния?
Немедленно вызвать скорую медицинскую помощь. После этого лечь, исключить любую физическую нагрузку, постараться не волноваться. Очень важно соблюдать строгий постельный режим, потому что любое физическое усилие может спровоцировать повторный разрыв АВМ.
Обязательна госпитализация в профильный нейрохирургический стационар. Следует помнить, что только опытные врачи специализированных нейрохирургических клиники могут правильно поставить диагноз и определить план лечения.
Лечение артериовенозных мальформаций.
Основной метод лечения АВМ – хирургический. Проводят трепанацию черепа, удаляют мальформацию. Если мальформация проявила себя кровоизлиянием, одномоментно удаляют и гематому.
НИИ СП им. Н.В. Склифосовского является ведущим лечебным учреждением, где проводят операции на АВМ в остром периоде кровоизлияния. В институте накоплен 30-летний опыт лечения мальфомармаций в сочетании с внутричерепными кровоизлияниями.
Все операции проводят под наркозом на самом высоком уровне. При выполнении хирургического вмешательства используют интраоперационный микроскоп, микрохирургическую технику и интраоперационное ультразвуковое исследование (рис. 1).
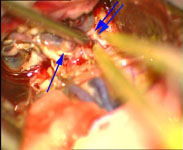
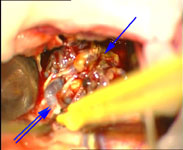
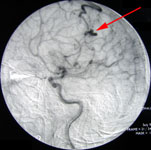
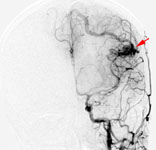
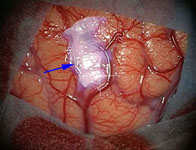
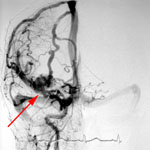
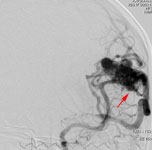
Рис. 1. Иссечение АВМ левой теменной доли: а) интраоперационное фото: выключение из кровотока главного афферента мальформации; одна стрелка – АВМ, две стрелки – афферент; б) интраоперационное фото: коагуляция эфферента АВМ; одна стрелка – АВМ, две стрелки – эфферент; в) мальформация при каротидной ангиографии в косой проекции.
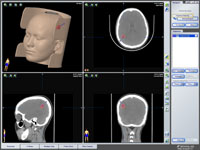
При расположении мальформации в глубинных или функционально значимых отделах головного мозга применяют системы нейронавигации и электрокортигографии. Нейронавигация позволяет спланировать доступ и обнаружить АВМ с точностью до 1 мм (рис. 2).
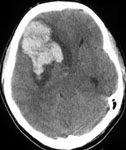
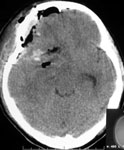
Рис. 2. Применение нейронавигации в хирургии АВМ функционально значимой зоны головного мозга: а) внутримозговая гематома левой теменной доли при КТ; б) АВМ при каротидной ангиографии; в) планирование доступа к гематоме при помощи компьютера; г) виртуальная проекция внутримозговой гематомы на кору головного мозга, хирург "видит" гематому сквозь мозговую ткань.
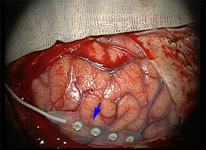
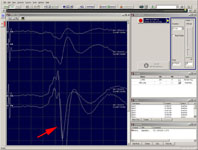
Электрокортикография дает возможность выявить функционально значимые зоны головного мозга, оценить их взаиморасположение с мальформацией и тем самым сделать удаление АВМ максимально безопасным (рис. 3).
Рис. 3. Применение электрокортикографии в хирургии АВМ функционально значимой зоны головного мозга: а) установка субдуральных электродов; б) интреоперационная регистрация функционально значимой зоны на экране компьютера.
После операции больные находятся в отделении нейрохирургической реанимации до стабилизации состояния, после чего переводятся в нейрохирургическое отделение.
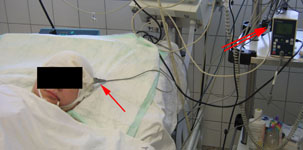
При больших внутримозговых гематомах и тяжелом состоянии пациентов проводят мониторинг внутричерепного давления (рис. 4).
Рис. 4. Удаление гематомы, иссечение АВМ и установка паренхиматозного датчика внутричерепного давления у больной в коматозном состоянии: а) КТ перед операцией: определяется гематома правых лобной и височной долей; б) каротидная ангиография в прямой проекции: видна АВМ, кровоснабжаемая из правых передней и средней мозговой артерий; в) мониторинг внутричерепного давления после операции в нейрохирургической реанимации; одна стрелка – датчик внутричерепного давления; две стрелки – монитор; г) КТ после операции.
Вторым видом лечения АВМ является ее внутрисосудистая эмболизация. Такую операцию выполняют у больных в компенсированном состоянии при мальформациях больших размеров. В настоящий момент в институте проводят суперселективную окклюзию мальформации препаратом “Onyx”. Такие операции также проводят под наркозом (рис. 5).
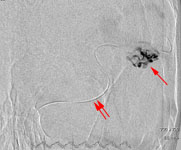
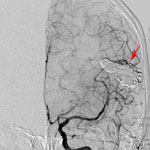
Рис. 5. Тотальная эмболизация АВМ левой височной доли: а) каротидная ангиограмма в прямой проекции до эмболизации: определяется мальформация, кровоснабжаемая из левой средней мозговой артерии; б) интраоперационная суперселективная каротидная ангиография в боковой проекции: одна стрелка – АВМ, две стрелки – катетер, введенный в сосуды мальформации для ее эмболизации; в) каротидная ангиограмма в прямой проекции после эмболизации: АВМ не контрастируется, в ее просвете виден клей "ONYX".
При невозможности одномоментной тотальной окклюзии мальформации после эмболизации иногда проводят открытое иссечение остаточной части АВМ. Такие операции называют комбинированными.
Третим видом лечения АВМ является облучение мальформации. Применяют при небольших мальформациях, расположенных в глубинных отделах головного мозга, труднодоступных для открытой операции.